Le tennis leg est caractérisé par le détachement du muscle gastrocnémien médial (précédemment connu sous le nom de jumeau interne) de son insertion commune avec le muscle soléaire sur une membrane appelée aponévrose. En termes simples, le gastrocnémien médial et le soléaire sont unis par une membrane ressemblant à du film plastique, nommée aponévrose. Durant un épisode de tennis leg, cette aponévrose se rompt, entraînant souvent un déplacement vers le haut du gastrocnémien médial. Il n'est pas rare de constater la formation d'un hématome dans la zone affectée.
Un peu d'anatomie
Le mollet est la grosse partie musculaire située à l'arrière de la jambe entre le genou et le talon. le mollet est composé de 3 muscles :
- Le gastrocnémien médial
- Le gastrocnémien latéral
- Le soléaire



Un peu de nomenclature
Le terme "tennis leg" est employé car il désigne fréquemment une blessure musculaire survenant dans la jambe des joueurs de tennis. Cependant, cette condition n'est pas exclusive à ce sport et se rencontre également dans d'autres disciplines, en particulier la course à pied.
Il est important de distinguer le tennis leg du tennis elbow, qui est une tendinopathie affectant le coude, et non une lésion musculaire de la jambe.
Les causes du tennis leg
Les causes principales de cette pathologie incluent :
-
Surcharge ou surutilisation : L'utilisation excessive du muscle gastrocnémien lors d'activités sportives comme le tennis, la course, le saut, ou d'autres sports qui impliquent des mouvements brusques et répétitifs, peut entraîner une tension excessive sur le muscle, conduisant à des lésions.
-
Mouvements soudains et intenses : Des mouvements brusques tels que des changements rapides de direction, des sauts ou des sprints peuvent provoquer des déchirures musculaires, surtout si le muscle n'est pas suffisamment échauffé ou est déjà fatigué.
-
Vieillissement et diminution de la flexibilité : Avec l'âge, les muscles perdent de leur élasticité et de leur force, les rendant plus susceptibles aux blessures, notamment lors d'activités physiques intensives.
-
Manque d'échauffement adéquat : Ne pas échauffer correctement les muscles avant une activité physique peut augmenter le risque de blessure, car les muscles froids et raides sont plus susceptibles de se blesser.
-
Déséquilibre musculaire : Une faiblesse ou un déséquilibre entre les différents groupes musculaires des jambes peut augmenter le risque de blessure au mollet.
-
Antécédents de blessures : Les personnes ayant des antécédents de blessures au mollet ou au tendon d'Achille peuvent être plus susceptibles de subir un tennis leg.
Le tennis leg survient souvent de manière inattendue et peut causer une douleur aiguë et un gonflement dans la région du mollet. La prévention de cette pathologie passe par un entraînement approprié, un bon échauffement, et en évitant une surcharge excessive sur le muscle gastrocnémien.
Les symptômes du tennis leg
La clinique du tennis leg, c'est-à-dire les signes et symptômes cliniques associés à cette blessure, comprend généralement les éléments suivants :
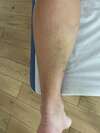
- Douleur aiguë : L'un des symptômes les plus courants est une douleur soudaine et intense à l'arrière de la jambe, souvent décrite comme une sensation de coup ou de déchirure dans le mollet. Cette douleur est typiquement ressentie lors d'une activité physique, en particulier lors de mouvements qui sollicitent fortement le mollet comme la course ou les sauts.
-
Œdème et ecchymose : Un gonflement (œdème) peut apparaître dans la zone affectée, souvent accompagné de bleus (ecchymoses) dus à un saignement interne consécutif à la rupture des fibres musculaires.
-
Difficulté à marcher : La douleur et le gonflement peuvent rendre la marche difficile et douloureuse. La personne peut boiter ou être incapable de se tenir sur la pointe des pieds du côté affecté.
-
Zone de déficit : À la palpation, on peut parfois détecter une zone de déficit où le muscle s'est rompu. Cette zone peut être plus souple au toucher en raison de la séparation des fibres musculaires.
-
Faiblesse musculaire : Il peut y avoir une faiblesse significative dans le mollet, surtout lors de la tentative de flexion plantaire contre résistance (comme pousser contre un objet avec le pied).
-
Crépitation : Dans certains cas, une sensation de crépitation peut être ressentie lors de la palpation de la zone, due à l'air emprisonné dans le tissu à la suite de la rupture.
Il est important de noter que ces symptômes peuvent varier en fonction de la gravité de la blessure. Dans tous les cas, une évaluation médicale est recommandée pour confirmer le diagnostic et exclure d'autres conditions, comme une thrombose veineuse profonde ou une rupture du tendon d'Achille, qui peuvent présenter des symptômes similaires. Le traitement et la gestion du tennis leg dépendront de la sévérité de la blessure et des besoins spécifiques du patient.
Les examens complémentaires
Échographie Musculaire +++ : L'échographie est souvent l'examen de choix pour visualiser les structures des tissus mous. Elle permet de détecter des ruptures musculaires, des hématomes, et des anomalies dans le muscle gastrocnémien et le tendon d'Achille. L'échographie est non invasive et peut fournir des images détaillées des tissus mous.
Imagerie par Résonance Magnétique (IRM) : L'IRM peut être utilisée dans des cas plus complexes ou pour obtenir une évaluation plus détaillée de la blessure. Elle est particulièrement utile pour visualiser les structures internes des muscles, des tendons et des autres tissus mous. L'IRM est plus coûteuse et moins accessible que l'échographie mais offre une meilleure résolution d'image.
Tennis leg : prise en charge immédiate
Interrompez immédiatement toute activité sportive : même si vous vous sentez capable de poursuivre, il est crucial d'arrêter pour éviter d'aggraver la blessure. Reposez votre mollet : Il est conseillé de ne pas solliciter le mollet. Évitez de le tendre ou de marcher normalement, car cela peut être douloureux et néfaste.
Appliquez de la glace pendant 12 minutes immédiatement après la blessure : Il n'est pas nécessaire de continuer à glacer les jours suivants, car cela pourrait interférer avec le processus naturel de guérison et l'inflammation qui y contribue. L'absence de glace après les premiers moments peut accélérer la récupération.
Utilisez un bandage compressif : Appliquez une compression légère sur la zone affectée pendant quelques minutes, puis maintenez un bandage modérément serré pour soutenir la zone sans entraver la circulation.
Évitez de masser la zone blessée durant les premiers jours : Masser peut aggraver un hématome potentiel et retarder la guérison.
Surélevez la jambe : Ceci peut aider à réduire le gonflement et favoriser la circulation sanguine dans la zone blessée.
Traitement du tennis leg
Ostéopathie et tennis leg
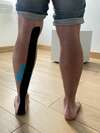
Pour une blessure récente : L'ostéopathe est qualifié pour gérer les blessures survenues lors d'activités physiques. Il est compétent pour évaluer votre lésion et pourra appliquer un strapping, parfois en association avec un taping, comme illustré dans l'image.
À une phase ultérieure : L'objectif de l'ostéopathe sera de traiter les effets secondaires que cette blessure a pu avoir, non seulement sur votre mollet mais aussi sur le reste de votre corps. Il est essentiel d'attendre au moins 3 à 6 semaines pour permettre une cicatrisation adéquate de la blessure et s'assurer que le patient ne boite plus ou très peu.
Autres traitements : kinésithérapie
La kinésithérapie joue un rôle essentiel dans le traitement et la rééducation du tennis leg, une lésion musculaire du mollet. Voici les principales étapes et techniques utilisées en kinésithérapie pour cette condition :
-
Phase Initiale - Gestion de la douleur et de l'inflammation :
- Cryothérapie : Application de glace pour réduire l'enflure et la douleur.
- Repos et élévation : Diminuer l'activité pour favoriser la guérison, et surélever la jambe pour réduire l'enflure.
- Compression : Utilisation de bandages compressifs pour minimiser l'enflure.
-
Phase de rétablissement - Rééducation fonctionnelle :
- Exercices de mobilité : Mouvements doux pour restaurer l'amplitude de mouvement dans la cheville et le genou.
- Thérapie manuelle : Manipulations douces et mobilisations pour améliorer la flexibilité et la fonction musculaire.
- Renforcement Musculaire : Exercices progressifs pour renforcer le mollet et les muscles environnants.
-
Phase Avancée - Retour à l'activité normale :
- Entraînement à la marche et à la xourse : Progressivement augmenter l'intensité et la durée de la marche, puis de la course.
- Exercices proprioceptifs : Améliorer l'équilibre et la coordination pour prévenir les futures blessures.
- Stretching : Étirements pour améliorer la flexibilité et réduire la tension musculaire.
-
Prévention des récidives :
- Éducation du patient : Conseils sur la posture, le style de vie, et les techniques d'échauffement pour prévenir les futures blessures.
- Programme d'exercices à domicile : Exercices spécifiques pour maintenir la force et la flexibilité du mollet.
-
Techniques Complémentaires :
- Électrothérapie : Utilisation de courant électrique pour la gestion de la douleur et la stimulation musculaire.
- Ultrasons : Utilisés pour favoriser la guérison des tissus.
Le kinésithérapeute adapte le traitement en fonction de la gravité de la blessure, de la réponse du patient au traitement, et de ses objectifs spécifiques. Une communication étroite entre le patient et le thérapeute est essentielle pour un rétablissement optimal. Il est important de suivre les recommandations du kinésithérapeute et d'éviter de reprendre trop tôt les activités qui pourraient aggraver la blessure.
Marie Messager
Ostéopathe D.O
2 rue Alexis de Tocqueville
78000 Versailles

